|
|
|
|

|
|
OBJECTIFS
|
|
|
 |
PLAN DU CHAPITRE
|
|
|
 1. Néphropathies par abus d'analgésiques 1. Néphropathies par abus d'analgésiques
Les analgésiques non narcotiques sont parmi les médicaments les plus utilisés dans le monde. Ces médicaments comportent les salicylés comme l'aspirine, les pyrazolones comme l'antipyrine, les amylides comme la phénacétine et son métabolite principal le paracétamol. Dans sa forme classique, la néphropathie des analgésiques est une maladie lentement progressive résultant de l'absorption quotidienne pendant de très nombreuses années d'associations contenant au moins deux analgésiques anti-pyrétiques et comprenant habituellement de la caféine ou de la codéine, ce qui favorise la dépendance psychologique. L'atteinte rénale est caractérisée par une nécrose papillaire et une néphropathie interstitielle chronique avec une progression insidieuse vers l'insuffisance rénale. Parfois, cette atteinte rénale s'associe à des cancers de l'uro-épithélium.
Au début des années 1990, l'incidence de la néphropathie des analgésiques comme cause d'insuffisance rénale terminale était d'environ 1 % aux Etats-Unis, 3 % en Europe, 9 % en Australie.
La néphropathie des analgésiques représente l'un des composants du syndrome des analgésiques 2 à 6 fois plus fréquent chez la femme que chez l'homme. Les principales composantes de ce syndrome sont des céphalées ou des douleurs musculo-squelettiques, des douleurs épigastriques, une anémie et une insuffisance rénale. La douleur abdominale est liée à la gastrite ou aux ulcérations digestives induites par les analgésiques et aboutit à une anémie par saignements chroniques et perte de fer.
La présentation clinique du syndrome associé à la prise d'analgésiques dépend en partie de la composition des analgésiques. La dyspepsie et l'anémie par carence martiale sont plus fréquentes avec les associations comprenant de l'aspirine alors que la méthémoglobinémie est plus caractéristique des associations comprenant de la phénacétine ou ses dérivés.
Aux stades initiaux de l'atteinte rénale les anomalies urinaires comportent une pyurie stérile, une hématurie et des anomalies de la concentration des urines et de l'acidification. Une colique néphrétique peut transitoirement s'associer à une insuffisance rénale aiguë liée à l'obstruction bilatérale de l'arbre urinaire. L'hématurie micro- et macroscopique peut être observée soit à l'occasion de l'élimination d'une papille nécrotique, soit résulter d'un carcinome uro-épithélial.
Avec la progression de l'atteinte rénale, des signes non spécifiques d'insuffisance rénale sont observés.
On estime qu'environ 10 % des patients ayant un syndrome des analgésiques, développent une insuffisance rénale chronique terminale.
Le diagnostic doit être suspecté chez tout individu avec une insuffisance rénale inexpliquée, tout spécialement en présence d'une anémie disproportionnée au degré de l'insuffisance rénale, une histoire de nécrose papillaire ou une calcification médullaire ou papillaire inexpliquée. La notion d'une intoxication par des analgésiques est souvent difficile à obtenir mais doit être recherchée indirectement en se focalisant sur les raisons pour prendre les analgésiques. L'abus d'analgésiques est habituellement défini comme une prise quotidienne d'analgésiques pendant au moins 5 ans avec une dose totale minimale de 3 000 unités (tablettes ou sachets).
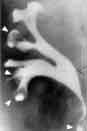
Le diagnostic repose essentiellement sur l'imagerie rénale, la tomodensitométrie sans injection étant lexamen le plus sensible : diminution de la taille des reins, contours bosselés, présence de calcifications papillaires. En présence d'une insuffisance rénale terminale, la diminution de volume des reins a la plus grande sensibilité à 95 % alors que la calcification papillaire est la plus spécifique 97 %. La valeur prédictive positive de ces examens dépend cependant largement de la prévalence de la maladie dans la population étudiée.
L'évolution de l'insuffisance rénale est souvent indolente, progressive sur un grand nombre d'années, voire plusieurs dizaines d'années. Si l'intoxication est arrêtée précocément, il y a souvent stabilisation voire amélioration de la fonction rénale. Cependant, un grand nombre de malades continuent à utiliser des analgésiques malgré les conseils prodigués pour l'arrêt.
Il est important de préciser que c'est bien l'association de plusieurs antalgiques qui est responsable de cette atteinte interstitielle particulière. Le principal métabolite de la phénacétine, l'acétaminophène (N-acétyl-p-aminophénol) joue un rôle prépondérant, mais son action doit être potentialisée par un ou plusieurs autres agents, notamment l'aspirine.
Ceci explique pourquoi, le retrait de la seule phénacétine, des combinaisons d'analgésiques dans certains pays depuis 1990, n'a pas induit de diminution nette de la prévalence et de l'incidence de la néphropathie des analgésiques dans plusieurs pays européens et en Australie.
Il n'y a pas, par ailleurs, d'argument définitif en faveur de l'aggravation des maladies rénales chroniques chez des malades prenant des quantités habituelles d'analgésiques y compris le paracétamol. Jusqu'à preuve du contraire, ces médicaments restent donc une alternative raisonable chez les patients en insuffisance rénale chronique chez lesquels les anti-inflammatoires non stéroïdiens sont mal tolérés.
Les anti-inflammatoires non stéroïdiens sont des médicaments très largement utilisés et, depuis peu en France, commercialisés sans prescription médicale (OTC pour « Over The Counter ») comme cest le cas pour libuprofène. L'atteinte rénale la mieux identifiée en association avec les anti-inflammatoires non stéroïdiens est une insuffisance rénale aiguë, réversible, liée à l'inhibition des prostaglandines vaso-dilatatrices rénales dans un contexte de stimulation du système rénine-angiotensine. L'âge avancé, l'hypertension, l'utilisation concomitante de diurétiques ou d'aspirine, une insuffisance rénale préexistante, un diabète, une contraction volémique, sont des facteurs de risque pour la survenue d'une insuffisance rénale après l'administration d'anti-inflammatoires non stéroïdiens. Plus exceptionnellement, les anti-inflammatoires non stéroïdiens peuvent induire une néphropathie interstitielle aiguë associée au syndrome néphrotique et dont le mécanisme présumé est immuno-allergique (voir la page "Néphropathies interstitielles aiguës médicamenteuses").
A l'inverse de ces effets aigus, bien caractérisés des anti-inflammatoires sur le rein, les effets chroniques sont moins bien documentés. La survenue d'une nécrose papillaire et d'une insuffisance rénale chronique après l'utilisation prolongée d'anti-inflammatoires non stéroïdiens pris isolément, a été rapportée mais le risque réel de l'incidence de ces complications n'est pas connu. Les données épidémiologiques sur ce point sont controversées. Expérimentalement, les anti-inflammatoires non stéroïdiens peuvent induire une nécrose papillaire chez l'animal avec une grande variation d'effet d'un produit à l'autre. A noter cependant que le risque de survenue dune nécrose papillaire est augmenté expérimentalement par la co-administration de caféine. Dans une étude prospective non contrôlée chez 259 patients ayant pris 1 000 à 26 000 doses d'anti-inflammatoires non stéroïdiens comme seuls analgésiques au cours de leur vie, la nécrose papillaire a été retrouvée chez 38 patients dont seulement 65 % avaient une atteinte de la fonction rénale. Ces doutes sérieux sur les effets rénaux des anti-inflammatoires non stéroïdiens ne seront probablement jamais ni levés ni confirmés compte tenu des pressions de lindustrie du médicament. Ceci cependant milite en faveur du développement d'inhibiteurs sélectifs de la cyclo-oxygénase 2 (COX 2), lisoforme inductible par l'inflammation (la COX 1 est exprimée constitutionnellement dans de nombreux tissus dont le rein). Une première étude chez des patients traités pour arthrite rhumatoïde suggère une meilleure tolérance digestive et rénale des inhibiteurs sélectifs de la COX 2.
 2. Néphropathies interstitielles liées au plomb 2. Néphropathies interstitielles liées au plomb
Lexposition chronique au plomb peut affecter un grand nombre dorganes y compris le rein et pour lequel il est responsable dune néphropathie interstitielle chronique. Le plomb filtré est réabsorbé dans le tube proximal avec une accumulation dans les cellules tubulaires proximales. Les modifications histologiques rénales les plus précoces correspondent à des lésions du tube proximal avec des corps ou inclusions intra-nucléaires composés de complexes plomb-protéines qui pourraient refléter une forme non toxique de plomb séquestré.
A ce stade, les manifestations cliniques sont limitées à une altération de la fonction tubulaire avec une hyperuricémie (goutte saturnine) liée à une diminution de la sécrétion durate et dans certains cas une amino-acidurie ou une glycosurie rénale.
Lexposition au plomb prolongée pendant 5 à 30 ans peut induire une atrophie tubulaire progressive et une fibrose interstitielle.
Les patients atteints se présentent typiquement à ce stade plus tardif avec une insuffisance rénale chronique, une protéinurie de faible abondance, un sédiment urinaire normal ou pauvre, une hypertension et une goutte. Léchographie révèle des reins de petite taille, bilatéraux, sans cicatrice focale. Ce tableau peut être facilement confondu avec soit une « néphrosclérose hypertensive » soit une néphropathie chronique par dépôts durates ("néphropathie goutteuse"), situation excessivement rare surtout en labsence de goutte tophique. Une réévaluation soigneuse des patients avec ce diagnostic montre que la plupart sinon tous les patients, ont en réalité une néphropathie liée au plomb. Des considérations analogues peuvent être appliquées à un certain nombre de patients chez qui lon a porté le diagnostic de néphrosclérose. Ainsi, chez tout patient avec une hyperuricémie, goutte et insuffisance rénale, faut-il rechercher une exposition au plomb notamment professionnelle (rare maintenant en raison de la législation) et surtout lingestion daliments ou de boissons contenus dans des récipients ou des canalisations à base de plomb ou chez lenfant lingestion de peinture ou la résidence à côté dune autoroute.
Le diagnostic repose sur la démonstration de laccumulation de plomb dans lorganisme. Les mesures de la plombémie ou des taux de protoporphyrine zinc ne sont habituellement daucune aide, car elles reflètent essentiellement une intoxication aiguë récente.
Laccumulation chronique du plomb doit être démontrée sur un test de mobilisation à lEDTA ou la mesure du plomb contenu dans los par une biopsie osseuse. Le test de plomburie provoqué à lEDTA consiste en ladministration intra-musculaire de 2 g de dEDTA et le recueil des urines de 24 heures pendant 3 jours consécutifs. Les individus exposés au plomb ont une excrétion cumulative de plus de 0,6 mg. Linsuffisance rénale naugmente pas en soit le contenu en plomb de lorganisme, mais réduit lexcrétion en plomb. La mesure pendant 3 jours permet dassurer une excrétion complète du plomb chélaté chez ces patients.
Plus récemment, une technique de fluorescence X a été développée pour mesurer le plomb contenu dans los. Cette technique est hautement reproductible et précise, et permet une mesure non invasive rapide du contenu en plomb de lorganisme. Lutilisation de cette technique non invasive a permis récemment de mettre en évidence une relation épidémiologique faible, entre une intoxication à bas bruit par le plomb et la survenue dune hypertension artérielle et/ou dune réduction de la filtration glomérulaire avec lâge.
 3. Néphropathie interstitielle et Lithium : 3. Néphropathie interstitielle et Lithium :
Lingestion chronique de lithium chez les patients ayant une psychose maniaco-dépressive est associée à différentes formes datteinte rénale. Le diabète insipide néphrogénique est la plus fréquente, mais lacidose tubulaire rénale, le syndrome néphrotique et une forme de néphropathie interstitielle chronique ont également été rapportés. La néphropathie interstitielle chronique liée à la prise chronique de lithium est en fait controversée. Une fibrose interstitielle est fréquemment retrouvée mais pas beaucoup plus fréquente que chez les patients avec les mêmes anomalies pshychiatriques et ne recevant pas de lithium.
Lorsque la néphropathie interstitielle chronique se développe, elle traduit de nombreuses années de traitement et le degré dinsuffisance rénale reste relativement modéré. 15 à 20 % des sujets atteints semblent développer une réduction de la filtration glomérulaire qui habituellement ne diminue pas en-dessous de 40 à 60 ml/mn. La survenue dune insuffisance rénale progressive avec une créatinine plasmatique supérieure à 20 mg/l en rapport uniquement avec une prise de lithium, semble rare mais possible, notamment lorsque le lithium est continué après le développement de linsuffisance rénale.
 4. Néphropathie des herbes chinoises 4. Néphropathie des herbes chinoises
Depuis 1990, a été décrit, en particulier en Belgique et dans les pays limitrophes, une néphropathe interstitielle chronique survenant chez des femmes après lexposition à des herbes chinoises utilisées (à fortes doses) dans le but damaigrissement. Cette atteinte rénale a été attribuée à lacide aristolochique contenu dans certaines des préparations dherbes chinoises, mais dautres néphrotoxines pourraient également être en cause. Il existe en effet une extrème variation de sensibilité des patients exposés aux mêmes préparations, ce qui pourrait être lié à la dose de toxines, à des variabilités dans le contenu en néphrotoxines dun lot à lautre ou à des différences individuelles du métabolisme de la ou des toxines.
La présentation est typiquement celle dune néphropathie interstitielle chronique : la pression artérielle est normale ou modérément élevée, lexcrétion protéique est modérée (moins dun gramme par jour) et le sédiment urinaire ne comporte que quelques leucocytes et hématies. La protéinurie est essentiellement tubulaire et constituée dalbumine et de protéiness de petit poids moléculaire. Les lésions histologiques concernent essentiellement les tubules et interstitiums. La fibrose interstitielle est marquée avec une atrophie tubulaire et des lésions interstitielles similaires peuvent être retrouvées dans le pelvis et les uretères.
Lévolution est relativement lente. La créatinine plasmatique peut se stabiliser chez les patients dont la concentration initiale est inférieure à 176 µmol/l. Pour des valeurs au-delà, le risque de progression vers linsuffisance rénale terminale est important, le risque augmentant avec la durée de lexposition. Il ny a pas de traitement defficacité démontré. Une étude non contrôlée suggère lefficacité des cortico-stéroïdes. La transplantation rénale est une modalité efficace de traitement mais une proportion importante de patients développent secondairement des cancers uro-épithéliaux largement favorisés par leffet carcinogène de la néphrotoxine.
 5. Néphropathie interstitielle secondaire à lhypokaliémie 5. Néphropathie interstitielle secondaire à lhypokaliémie
Lhypokaliémie, en particulier lhypokaliémie persistante et sévère peut induire un grand nombre de modifications de la fonction rénale (anomalies de la concentration des urines) et probablement une néphropathie interstitielle chronique et la formation de kystes.
Plusieurs altérations de la fonction rénales pauvent être induite par lhypokaliémie et reéversibles avec la correction de celle-ci :
- diminution du pouvoir de concentration des urines (responsable de nycturie, polyurie, polydipsie) lié à une diminution de la réponse du tube collecteur à lhormone antidiurétique.
- stimulation de la production rénale dammonium. Lentrée accrue dammoniaque dans la veine rénale peut avoir des conséquences cliniques importantes en précipitant lencéphalopathie hépatique chez les patients ayant une cirrhose hépatique avancée.
- réabsorption accrue de bicarbonates, ce qui participe au maintien dune alcalose métabolique volontiers associée.
- diminution de la capacité dexcrétion dune charge sodée. Cette rétention hydrosodée modérée pourrait favoriser une élévation modérée de la pression artérielle denviron 3-5 mm Hg
La néphropathie hypokaliémique secondaire à une déplétion potassique chronique comporte des lésions vacuolaires caractéristiques dans les cellules tubulaires proximales et parfois distales. Ces lésions nécessitent une hypokaliémie prolongée de durée supérieure à un mois et sont réversibles avec la correction potassique.
En cas dhypokaliémies prolongées sévères (syndromes de Bartter ou de Gitelman, abus de laxatif ou de diurétiques, hyperaldostéronismes primitifs), se constituent des lésions de fibrose interstielle, une atrophie tubulaire, et la formation de kystes notamment médullaires. A ce stade, la correction de lhypokaliémie peut diminuer le nombre et la taille des kystes mais la fibrose interstielle et linsuffisance rénale associée peuvent être irréversibles.
Les mécanismes de ces lésions font intervenir la production exagérée dammoniaque dans linterstitium, lactivation de la cascade complémentaire (C3-amidé) et linflammation péritubulaire. Lacidose intracellulaire pourrait de plus contribuer à la prolifération cellulaire nécessaire à la formation des kystes.
|
|
LECTURES RECOMMANDÉES
De Broe M, Elseviers MM. Analgesic nephropathy. New Engl J Med 1998; 338:446
|
|
TEXTES COMPLÉMENTAIRES DANS LE SITE
Néphropathies interstitielles
Néphropathies par obstacle,
Reflux vésico-urétéral et néphropathie de reflux,
Néphropathies interstitielles chroniques toxiques et médicamenteuses,
Néphropathies interstitielles chroniques dysimmunitaires,
Néphropathies interstitielles aiguës,
Atteinte rénale de la leptospirose,
Myélome,
Néphropathies héréditaires de l'adulte
Maladies kystiques du rein
Polykystose rénale,
Tubulopathies héréditaires,
Rachitismes héréditaires hypophosphatémiques
|
|
Mise-à-jour : vendredi 5 mai 2000
Copyright © Tous Droits Réservés pour le site entier Nephrohus 2000
|
|
|
|