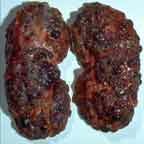
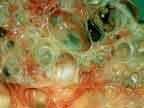
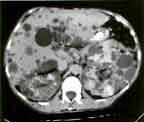
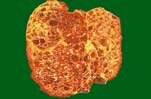
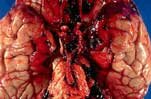
Le diagnostic de polykystose est plus difficile à établir lorsque des enfants de parents atteints sont évalués pour la possibilité de la maladie (risque théorique de 50%). Des kystes de 1.5 cm peuvent être détectés par l'échographie et des kystes de 0.5 cm par le scanner. Des kystes peuvent être détectés déjà chez le foetus ou peu de temps après la naissance mais le dépistage n'est généralement effectué qu'au cours de l'adolescence dans la mesure où la maladie est habituellement asymptomatique jusque là. La définition optimale du diagnostic radiologique est variable selon l'âge.
Le critère standard chez un patient avec une histoire familiale nécessite une atteinte bilatérale avec un total d'au moins 3 à 5 kystes. Ces critères sont tardifs chez les jeunes enfants et au contraire trop laxistes chez des patients plus âgés qui peuvent avoir des kystes simples multiples. Dans une étude avec validation génétique, les critères diagnostics suivants ont été proposés :
- Chez les patients de moins de 30 ans : au moins deux kystes datteinte unilatérale ou bilatérale. Le critère d'atteinte bilatérale dans ce groupe méconnaît environ 11 % des cas de polykystose dans cette tranche d'âge.
- Chez les patients âgés de 39 à 59 ans : au moins deux kystes dans chaque rein.
- Chez les patients de plus de 60 ans, quatre ou + dans chaque rein de façon à minimiser les faux positifs liés à l'existence de kystes simples ou multiples, situation relativement fréquente chez les patients âgés.
La présence de manifestations extra-rénales et/ou de reins augmentés de taille permet d'établir le diagnostic de polykystose dans les situations difficiles. Avec la polykystose PKD1 au cours de laquelle 50 % des fratries sont touchées, la probabilité d'une échographie positive est estimée à 8 % en dessous de l'âge de 10 ans et augmente à 100 % à l'âge de 30 ans. Ainsi, un examen échographique négatif ne permet pas d'exclure définitivement le diagnostic de polykystose jusqu'à ce que le patient ait atteint 30 ans bien que le taux de faux négatif à l'âge de 20 ans ne soit que de 4 %. La sensibilité est encore supérieure avec le scanner qui permet la détection de plus petits kystes si bien que l'âge auquel le test négatif c'est-à-dire l'absence de kyste soit dans les reins, soit dans le foie exclut la présence de polykystose est seulement de 25 ans.
Ces statistiques cependant ne s'appliquent pas aux patients polykystiques non PKD1 qui forment des kystes à un âge plus tardif. Dans ce contexte, un examen échographique négatif au-delà de 30 ans n'exclut pas complètement le développement d'une polykystose mais par contre témoigne d'un risque très faible de survenue d'une insuffisance rénale tardive.
 4. Manifestations rénales de la polykystose rénale :
4. Manifestations rénales de la polykystose rénale :
La polykystose rénale aboutit souvent à l'insuffisance rénale progressive en raison de l'accroissement de taille des kystes. Les autres manifestations rénales sont l'hypertension artérielle, l'infection urinaire, l'hématurie et la lithiase rénale et des douleurs aiguës ou chroniques de lombes ou abdominales.
L'hématurie macroscopique survient à un moment donné de l'évolution chez 35 à 50 % des patients polykystiques. Un facteur précipitant, comme une infection urinaire ou une activité physique intense, est souvent identifié et des épisodes récidivants ne sont pas rares. La rupture d'un kyste dans le système collecteur est habituellement responsable de l'hématurie. Bien que l'hémorragie kystique soit relativement fréquente, la présentation typique est plutôt la douleur que l'hématurie dans la mesure où de nombreux kystes ne communiquent pas avec le système collecteur. L'hématurie généralement se résoud en 2 à 7 jours sous traitement conservateur associant repos au lit et hydratation.
Inversement, la protéinurie est relativement discrète au cours de la polykystose. Moins de la moitié des patients ont une protéinurie supérieure à 300 mg/jour. La protéinurie traduit généralement une maladie plus avancée mais l'excrétion moyenne d'albumine est généralement inférieure à 1 g/jour. La présence d'une protéinurie plus abondante voire d'un syndrome néphrotique est exceptionnelle et doit faire évoquer la possibilité d'une néphropathie glomérulaire surajoutée à la polykystose.
La lithiase rénale survient chez près de 20 % des patients polykystiques. Dans la moitié des cas, il sagit dune lithiase composée d'acide urique et dans l'autre moitié, il sagit dune lithiase oxalocalcique. Certaines anomalies métaboliques sont probablement prédisposantes comme l'hypocitraturie, moins souvent hyperuricurie et hypercalciurie. Le diagnostic d'imagerie d'une lithiase rénale peut être difficile à faire en raison des nombreux kystes et des calcifications pariétales gênant l'interprétation.
Les douleurs lombaires et abdominales sont fréquentes chez les sujets polykystiques et sont habituellement secondaires soit à l'étirement de la capsule, soit à la traction du pédicule rénal. La survenue aigüe de douleurs vives doit faire évoquer la possibilité de complications comme une hémorragie kystique ou une lithiase obstructive. Ces douleurs sont généralement accessibles à des antalgiques non opiacés. En cas de douleurs rebelles nécessitant le recours aux opiacés, certains ont proposé des aspirations de kystes percutanées guidées par échographie. Les indications de ces gestes doivent être exceptionnelles en raison du risque infectieux important lié à ces procédures et d'autre part de résultats médiocres liés au fait qu'il est difficile de savoir quel kyste est précisément responsable des douleurs. Dans certains cas, une amélioration de l'hypertension a été rapportée après décompression kystique mais cette décompression de kyste n'améliore ni la fonction rénale, ni la vitesse de progression.
Le cancer du rein est une complication rare de la polykystose ne survenant pas à une fréquence supérieure à celle de la population générale. La présentation est cependant parfois différente avec notamment de la fièvre au premier plan. Le cancer est volontiers bilatéral ce qui s'explique en fait par le retard au diagnostic compte tenu de la difficulté à faire le diagnostic en raison des nombreux kystes sous-jacents. Un examen scanographique avec des coupes fines ou une angioIRM au gadolinium permet habituellement de distinguer le cancer du rein de kystes complexes. Lorsqu'ils sont présents, des métastases ou un envahissement ganglionnaire ont aussi une grande valeur diagnostique.
Environ 30 à 50 % des patients polykystiques développent une infection rénale au cours de leur vie. Ces infections surviennent plus généralement chez la femme et sont causées par des organismes gram (-) d'origine intestinale. Les principales manifestations cliniques de l'infection rénale au cours de la polykystose sont la fièvre, les douleurs lombaires et éventuellement une bactériémie. Ces infections peuvent être liées soit à une infection parenchymateuse (pyélonéphrite aiguë) soit à une infection kystique. La distinction entre ces deux formes d'infection rénale est souvent difficile. La présence de cylindres leucocytaires est plus suggestive de pyélonéphrite aiguë alors que les patients avec une infection kystique peuvent manifester une douleur localisée à l'examen clinique. La distinction entre une infection ou une hémorragie d'un kyste n'est pas toujours simple. Une douleur en l'absence de fièvre témoigne plus généralement d'un saignement kystique. Cependant, une hémorragie kystique peut produire une douleur aiguë, une fièvre transitoire et une hyperleucocytose en l'absence même d'infection. De plus, la culture urinaire peut être négative dans certaines infections rénales lorsque les kystes infectés ne sont pas en contact avec le système collecteur. Les examens radiologiques sont généralement de peu d'aide. En effet, les modifications induites par une infection sont proches de celles d'une hémorragie récente ou ancienne si bien que de nombreux kystes semblent normaux.
Les patients avec une infection parenchymateuse peuvent être traités par une aminopénicilline ou une céphalosporine de troisième génération (C3G) associée à un aminoside comme au cours des pyélonéphrites aiguës chez des patients sans polykystose.
Le traitement d'un kyste infecté est plus compliqué car la plupart des kystes ne sont pas en contact avec le filtrat glomérulaire si bien que les antibiotiques doivent entrer dans le kyste par un mécanisme de diffusion, processus plus prononcé avec les agents liposolubles. Les pénicillines et les aminoglycosides ne pénètrent pas les kystes et ne sont donc que peu efficaces pour traiter ces kystes infectés. Les principaux produits qui sont à la fois actifs contre des microorganismes gram (-) qui permettent d'obtenir des concentrations thérapeutiques à l'intérieur des kystes sont le cotrimoxazole (Bactrim ® - Eusaprim ®) et la ciprofloxacine (Ciflox®). La durée optimale de traitement n'est pas parfaitement déterminée mais doit être longue probablement quatre à six semaines.
Si l'infection récidive après l'arrêt des antibiotiques, le traitement doit être réintroduit et continuer pendant deux à trois mois ou plus. Le drainage percutané chirurgical d'un kyste est à la fois exceptionnellement nécessaire et difficile à réaliser, dans la mesure où il faut savoir avec certitude sur l'imagerie lequel des kystes est infecté. Le drainage est par contre-indiqué en cas d'abcès péri-néphrétique. La néphrectomie chirurgicale est parfois le seul traitement. Cette situation doit être en particulier envisagée chez un patient en attente de transplantation pour minimiser le risque d'infection pendant l'immunosuppression.
 5. Evolution de la polykystose rénale :
5. Evolution de la polykystose rénale :
Chez un grand nombre de patients, la polykystose rénale PKD1 entraîne une insuffisance rénale progressant lentement vers l'insuffisance rénale terminale. La probabilité de survenue dune insuffisance rénale terminale nécessitant la dialyse est de moins de 2 % en dessous de l'âge de 40 ans, 20-25 % à l'âge de 50 ans, 40 % à l'âge de 60 ans et 50 à 75 % à l'âge de 70 ans. Plusieurs facteurs de risque ont été identifiés pour l'évolution vers l'insuffisance rénale terminale et comprennent notamment un âge plus jeune au moment du diagnostic (s'il s'agit de patients symptomatiques), la race (l'évolution est plus rapide chez les sujets noirs), le sexe (l'accélération est plus rapide chez les hommes que chez les femmes), le type d'anomalie génétique (les polykystoses PKD1 évoluent plus souvent et plus rapidement vers l'insuffisance rénale terminale que les polykystoses PKD2 et l'âge moyen de survenue de l'insuffisance rénale terminale est de 57 ans pour les PKD1 contre 69 ans pour les PKD2), l'hypertension artérielle, l'augmentation de la taille des reins.
Il existe une certaine hétérogénéité intra-familiale qui fait que par exemple l'âge de mise en dialyse de patients de la même fratrie n'est pas facilement prévisible. Certains gènes dits modificateurs pourraient moduler la sévérité des anomalies induites par le gène PKD1 défectueux. Par exemple, le génotype DD du polymorphisme insertion/délétion de l'enzyme de conversion de l'angiotensine est associé à un risque plus important d'insuffisance rénale terminale prématurée. Le CFTR représente un autre exemple de gène modificateur qui pourrait moduler la vitesse de progression de l'insuffisance rénale en intervenant sur le débit de sécrétion de fluide et la croissance des kystes.
 6. Traitement :
6. Traitement :
Sur le plan expérimental, plusieurs approches ont été entreprises pour bloquer la croissance des kystes. Par exemple, le blocage des canaux sodiques par l'amiloride diminue l'entrée de sodium et ralentit ou arrête l'accroissement de taille des kystes.
Les interventions chez l'homme atteints de polykystose sont pour l'instant décevantes.
Les patients polykystiques et hypertendus sont à plus fort risque de développer une insuffisance rénale progressive. Par contre, le contrôle tensionnel aggressif ne ralentit pas spécifiquement la progression de l'insuffisance rénale chez les patients polykystiques. L'objectif du traitement antihypertenseur doit être donc de diminuer la pression artérielle à 130-140/80-85 mmHg, un objectif similaire à celui des patients avec une hypertension essentielle. Les inhibiteurs de l'enzyme de conversion sont particulièrement efficaces pour diminuer la pression artérielle chez la plupart des patients polykystiques. L'adjonction de diurétiques est souvent nécessaire pour favoriser le contrôle tensionnel. Les inhibiteurs de l'enzyme de conversion paraissent tout particulièrement intéressants lorsqu'il existe une protéinurie associée.
La restriction alimentaire en protides n'a aucun bénéfice démontré au cours de la polykystose quel que soit le stade rénal de l'intervention. Il n'est donc pas recommandé de diminuer l'apport protidique alimentaire chez ces patients en- dessous de 1 à 1.2 g/kg/jour.
Traitement alcalin : laccumulation rénale d'ammonium, phénomène dadaptation pour essayer d'augmenter l'excrétion de la charge acide quotidienne contribue du moins expérimentalement à la progression des maladies tubulo-interstitielles. L'ammonium semble également promouvoir la formation de kystes et dans un modèle expérimental de polykystose, le traitement alcalin diminue la génération d'ammonium et réduit considérablement la sévérité des kystes et de l'inflammation interstitielle. L'application de ces résultats chez l'homme reste pour le moment non validée mais la prévention de l'acidose métabolique est souhaitable pour d'autres raisons dans la mesure où elle protège contre l'atteinte osseuse et la protéolyse musculaire.
Au stade de l'épuration extra-rénale, la survie des patients polykystiques en hémodialyse est meilleure que celle des patients ayant d'autres causes d'insuffisance rénale terminale. Cette différence est liée essentiellement à une incidence plus faible d'atteinte coronaire et à un taux d'hémoglobine spontanément plus élevé. En transplantation rénale, les complications plus spécifiques sont la polyglobulie, les complications liées à des anévrysmes symptomatiques et la diverticulite colique.
 7. Manifestations extra-rénales de la polykystose rénale :
7. Manifestations extra-rénales de la polykystose rénale :
La polykystose dans sa forme autosomique dominante comporte des kystes rénaux mais aussi dans de nombreux cas, des kystes asymptomatiques au niveau du foie, du pancréas qui peuvent être utiles pour confirmer le diagnostic.
Ces patients ont de plus un grand nombre d'autres anomalies suggérant un défaut généralisé de la différenciation cellulaire épithéliale et/ou de la matrice extra-cellulaire résultant de l'anomalie génétique de cette maladie. Les principales complications extra-rénales de la polykystose sont les anévrysmes cérébraux, les kystes hépatiques, les valvulopathies cardiaques, les diverticules coliques et les hernies ombilicales et inguinales.
La prévalence des kystes hépatiques dans la polykystose augmente avec l'âge : environ 10 % avant l'âge de 30 ans ; plus de 40 % après 60 ans. Les kystes qui sont dérivés de l'épithélium biliaire sont plus communément observés chez les patients avec une insuffisance rénale avancée. Bien que l'incidence des kystes soit similaire chez l'homme et la femme, les kystes volumineux surviennent presque exclusivement chez la femme et sont plus fréquents chez les multipares. Ceci témoigne d'une sensibilité de la croissance des kystes aux stéroïdes féminins. L'administration d'estrogènes dans le cadre d'un traitement hormonal substitutif augmente sélectivement la taille des kystes hépatiques.
La plupart des patients restent asymptomatiques avec une fonction hépatique strictement normale. Les principaux problèmes liés à ces kystes sont les douleurs en cas de kystes très volumineux et l'infection. Une résection hépatique partielle peut être tentée chez les patients avec des kystes symptomatiques massifs mais ce geste expose à la constitution d'une fistule hépato-abdominale et dascite réfractaire très gênante.
La rupture d'un anévrysme cérébral avec hémorragie méningée ou intra-cérébrale représente la complication la plus grave de la polykystose. L'incidence de ces anévrysmes est actuellement estimée à 4 % chez les jeunes adultes et augmente avec l'âge jusqu'à 10 % chez les patients plus âgés. Chez les patients ayant une histoire familiale d'anévrysme intra-crânien ou d'hémorragie méningée, la rupture d'anévrysme survient chez environ 70 % des patients atteints (contre 50 % chez les patients avec un anévrysme cérébral sans polykystose rénale). Au cours de la polykystose, la rupture d'anévrysme survient généralement avant l'âge de 50 ans et chez les patients ayant une hypertension artérielle mal contrôlée. De plus, les patients ayant déjà eu un anévrysme clipé à la suite d'un saignement cérébral sont à haut risque de récidive d'un autre anévrysme, jusqu'à 15 ans après la chirurgie initiale. Il est important de souligner cependant que les hémorragies cérébrales ou les accidents ischémiques cérébraux liés à l'hypertension sont des manifestations plus fréquentes que la rupture d'anévrysme chez les patients hypertendus polykystiques. La moitié environ des patients avec un anévrysme intracérébral rompu gardent une fonction rénale normale, 30% ont des anévrysmes multiples et le décès ou une invalidité sévère surviennent chez la moitié des patients.
Le signe le plus fréquent de l'hémorragie méningée est la survenue brutale d'une céphalée importante souvent associée à des nausées et vomissements. Un scanner en urgence permet habituellement de détecter à la fois l'anévrysme et le saignement méningé. Cet examen cependant peut manquer des saignements de faible importance si bien qu'un scanner négatif doit être suivi dans les 12 heures par une ponction lombaire à la recherche d'érythrocytes et de xanthochromie. Une artériographie cérébrale doit être réalisée si ces signes sont présents.
Le rôle du dépistage radiologique chez les patients asymptomatiques avec une polykystose reste mal défini. Le scanner à haute résolution ou mieux encore l'angioRMN représentent les procédures de choix. Le dépistage détecte habituellement des petits anévrysmes de moins de 6 mm qui sont à faible risque spontané de rupture par rapport à un risque non négligeable de complications neurologiques sévères après chirurgie élective de ces anévrysmes. Ainsi, le rapport bénéfice/risque du dépistage chez les patients asymptomatiques n'est pas bien établi. Ce dépistage systématique n'est actuellement recommandé que chez les patients à haut risque comme ceux ayant déjà eu une rupture d'anévrysme, une histoire familiale de saignement intra-cérébral, des signes d'alerte, céphalées notamment et enfin chez ceux dont la profession expose à un risque important en cas de perte de conscience ou encore avant toute chirurgie à risque dinstabilité hémodynamique liée à l'hypertension (chirurgie coronaire et carotide en particulier).
Les anévrysmes symptomatiques ou ceux de plus de 10 mm de diamètre doivent être corrigés chirurgicalement dans la mesure où ces lésions ont un haut risque de rupture (estimé à 2 % par an pour les anévrysmes de taille importante).
Des anomalies valvulaires cardiaques peuvent être détectées par l'échocardiographie chez 25 % des patients avec une polykystose le plus souvent, un prolapsus valvulaire mitral et/ou une régurgitation aortique. La plupart des patients sont asymptomatiques et l'incidence de souffle audible est beaucoup plus faible que les anomalies échocardiographiques. Cependant, les lésions peuvent progresser avec le temps et devenir suffisamment sévères pour nécessiter un remplacement valvulaire. Une prophylaxie anti-microbienne avant tout geste invasif semble également prudente.
Les diverticules coliques sont retrouvés chez une majorité de patients polykystiques traités par dialyse. L'incidence des complications notamment de perforation colique apparaît plus élevée que chez les patients ayant une diverticulose sans polykystose rénale. Des hernies des parois abdominales sont retrouvées chez environ 40 % des patients ayant une polykystose. Ces anomalies ne posent habituellement pas de problème très particulier mais doivent être prises en compte lors de la discussion du choix de technique de dialyse. Cette expression clinique de ces hernies peut être favorisée lors de la mise en dialyse péritonéale et retarder ou compliquer sa mise en route.